Операция при гидронефрозе
Дата публикации статьи - 17.06.2021

Дата публикации статьи - 17.06.2021
Цель операции при гидронефрозе – восстановление нормального оттока мочи из лоханки почки по мочеточнику в мочевой пузырь.
Наиболее часто оперативное лечение необходимо при гидронефрозе, вызванном обструкцией лоханочно-мочеточникового сегмента или структурами мочеточника.
Операция, выполняемая при обструкции лоханочно-мочеточникового сегмента, носит название пиелопластики.
Существует множество методов проведения этого хирургического вмешательства, но суть пиелопластики заключается в устранении сужения лоханочно-мочеточникового сегмента.
Обструкция – это функциональное или механическое нарушение оттока мочи из лоханки почки в мочеточник. Обструкцию лоханочно-мочеточникового сегмента могут вызывать различные этиологические факторы. Причиной может служить врожденное функциональное нарушение лоханочно-мочеточникового сегмента, его сдавление сосудами, высокое отхождение мочеточника, извитое строение проксимальной части мочеточника и др.
Необходимость хирургического лечения определяется тяжестью гидронефроза. Наличие у пациента симптомов заболевания, а именно рецидивирующих болей в поясничной области, нередко сопровождающихся тошнотой и рвотой, может служить показанием к операции при гидронефрозе. Среди других показаний: рецидивирующие инфекции мочевыделительной системы, хронический пиелонефрит, мочекаменная болезнь, нарушение функции почки.
Существуют различные возможности коррекции данного патологического состояния, которые можно разделить на три группы:
Методы устранения обструкции лоханочно-уретрального сегмента можно разделить на две большие группы:
Рисунок. Расчленяющий вид пиелопластики при гидронефрозе.
Открытая пиелопластика во многих центрах до сих пор является стандартом лечения обструкции лоханочно-мочеточникового сегмента.
Открытая пиелопластика может выполняться с помощью различных разрезов и различных доступов.
Экстраперитонеальный доступ подразумевает под собой доступ к почке без нарушения герметичности брюшной полости, при этом разрез выполняется в области поясницы.
Трансперитонеальный доступ подразумевает под собой нарушение целостности брюшной полости. Т.е. для того, чтобы достигнуть почки, которая находится вне брюшной полости, необходимо рассечь брюшину. В этом случае разрезы выполняются на передней брюшной стенке.
Самым популярным среди урологов является экстраперитонеальный доступ к почке через боковой разрез.
Преимущества открытой операции включают в себя отличную экспозицию лоханочно-мочеточникового сегмента, большое пространство для работы хирурга. К недостаткам можно отнести большие хирургические разрезы и косметический дефект, выраженный синдром послеоперационной боли, более длительный период восстановления, более высокая вероятность осложнений.
С момента внедрения в клиническую практику в 1993 году лапароскопическая пиелопластика постепенно завоевала популярность и признание в урологическом сообществе в качестве метода оперативного лечения гидронефроза. Долгосрочные результаты сопоставимы с открытой хирургией, с показателями успеха от 90% до 95%. Сами методы пиелопластики при этом не отличаются, лишь доступ к почке осуществляется менее инвазивным лапароскопическим способом через несколько небольших разрезов с использованием специального видеооборудования. Лапароскопическая операция при гидронефрозе также может выполняться как из трансперитонеального, так и экстраперитонеального доступов. Выбор метода зависит от предпочтений хирурга и особенностей пациента, например, ожирение или операции на брюшной полости в анамнезе и др. Предпочтение отдается экстраперитонеальному доступу.

Рисунок. Положение на операционном столе.

Рисунок. Лапароскопическая операция при гидронефрозе.
Преимущества лапароскопичсекой операции включают меньшую выраженность послеоперационной боли, лучший косметический эффект, более быстрое восстановление после операции. Недостатком процедуры является значительная техническая сложность операции, обусловленная ограниченностью рабочего пространства и сложностью выполнения манипуляций, что требует от хирурга высокого уровня навыков.

Рисунок. Косметический эффект от открытой и лапароскопической пиелопластике при гидронефрозе.
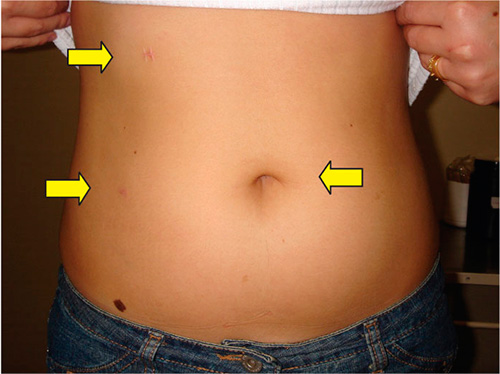
Рисунок. Косметический эффект при лапароскопической пиелопластике.
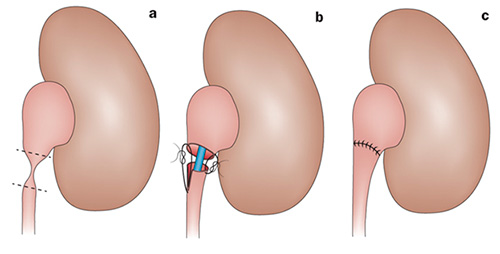
Расчленяющая пиелопластика была модифицирована и популяризирована Андерсеном и Хайнсом. Расчленяющая пиелопластика по Андерсену-Хайнсу позволяет реконструировать подавляющее большинство разновидностей обструкций лоханочно-мочеточникового сегмента, а также иссечь анатомически суженный участок, что делает этот вид золотым стандартом лечения гидронефроза.

Рисунок. Пиелопластика по Андерсену-Хайнсу. При этом методе иссекается патологически измененный участок (А), оставшиеся сегменты лоханки и мочеточника сшиваются между собой (С).

Рисунок. Схема Y-V образная пиелопластики по Фолею.
Наиболее часто данная методика применяется при высоком отхождении мочеточника.

Рисунок. Схема пиелопластики вертикальным лоскутом.
Данный метод пластики имеет важное клиническое значение. Особенно в случаях не удавшейся первичной пластики, значительных изменениях лоханки почки, наличия у пациента подковообразной почки и др. При этом производится иссечение небольшого участка нижнего полюса почки, и сшивание мочеточника не с лоханкой, а с почечной чашечкой.

Рисунок. Схема уретерокаликоанастомоза.
Успех операции обуславливается также обеспечением эффективного оттока мочи из чашечно-лоханочного аппарата почки после операции.
Это может осуществляться путем нефростомии или установки мочеточникового стента.
Данные процедуры могут проводиться до операции, как первый этап лечения, или во время хирургического вмешательства. В послеоперационном периоде обеспечение беспрепятственного оттока мочи обуславливает эффективное заживление и снижение риска развития осложнений.
Чреcкожная нефростомия – малоинвазивная процедура, заключающаяся во введении пластиковой трубочки в чашечно-лоханочную систему почки через небольшой разрез кожи в поясничной области. Один конец трубочки открывается в чашечно-лоханочную систему, другой находится снаружи и соединяется с мочеприемником, в который оттекает моча.
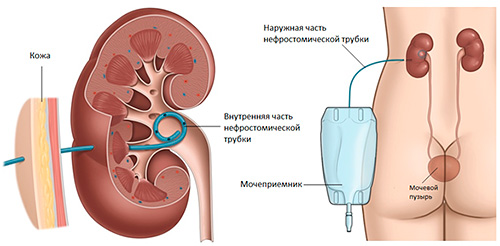
Чрескожная нефростомия проводится, как правило, до операции, как первый этап лечения гидронефроза. Процедура выполняется в операционной, в стерильных условиях, под контролем ультразвукового исследования или рентгеноскопии.
Рисунок. Этапы нефростомии при гидронефрозе. 1 – введение направляющей иглы в почку, 2 – введение через просвет иглы проводника, 3 – извлечение иглы, проводник остается в лоханке почки, 4 – введение по проводнику нефростомической трубки, 5 – нефростомическая трубка в лоханке почки.
Мочеточниковый стент – это полая трубочка, сделанная из гибкого пластика и устанавливаемая в мочеточник. Один ее конец открывается в почечную лоханку, второй в мочевой пузырь.
Стент может устанавливаться до операции или в конце операции. Если стентирование проводится до операции, процедура выполняется под общей анестезией путем цистоскопии. С помощью цистоскопа, оборудованного камерой, под контролем зрения трубка вводится в отверстие, где мочеточник открывается в мочевой пузырь, далее она проталкивается до тех пор, пока верхний ее конец не достигнет лоханки почки. Позиция стента контролируется с помощью рентгенологического обследования.

Рисунок. Стентирование мочеточника при гидронефрозе.
Нефростомия и стентирование мочеточника при гидронефрозе – это временная мера, позволяющая обеспечить отток мочи в период заживления после операции. Нефростома и стент удаляются через несколько недель после операции.
Нефростомия и стентирование – процедуры, проведение которых не лишено осложнений. При нефростомии возможно возникновение кровотечений, развитие кровоизлияний или утечки мочи мимо нефростомической трубки. Стентирование ассоциировано с риском повреждения мочеточника, патологического сужения мочеточника и др. Наиболее частое осложнение как нефростомии, так и стентирования – это развитие инфекций мочевыделительной системы.
Мы в общих чертах описали некоторые виды пиелопластик и различных хурургических доступов к почке и мочеточнику. Какой хирургический доступ лучше? – конечно же лапароскопический! К счастью выполнение такого доступа возможно в большинстве случаев. Данный доступ позволяет наименее травмировать окружающие ткани и очень быстро вернуть пациента к нормальному образу жизни. Какая операция при гидронефрозе наиболее предпочтительна? – пожалуй, на этот вопрос ответ вы не получите. Чтобы ответить на данный вопрос, нужно пересказать несколько тысяч страниц научных данных и предоставить сотни часов видеоматериала. Проблема устранения причины гидронефроза очень многогранна и решается для каждого пациента индивидуально по совокупности всех данных обследований.
Обратившись к нам, вы можете быть уверены, что лечение и диагностика будут проводиться на лучшем уровне.
Алексеев Артем Александрович
После лазерной энуклеации аденомы простаты (видео)
Коралловидные цистиновые камни. Через год после перкутанного удаления крупных камней почек (видео)
Перкутанная (чрескожная) литотриписия. Год после удаления коралловидных камней почек (видео)
Камень почки. Чрескожное дробление и удаление камня из почки. Видео отзыв
Варикоцеле. Операция Мармара. Отзыв. Видео отзыв
Аденома простаты. ТУР простаты (Трансуретральная резекция) 4 года назад. Видео отзыв
Коралловидный камень почки. Чрескожная нефролитотрипсия 10 дней назад. Видео отзыв
Гость
08.06.2013Лазерное дробление камней почки чрескожно. Миниперкутанная нефролитотрипсия (видео)
Недостатки дистанционного дробления камня почки или мочеточника (ДЛТ). Видео
Плохое мочеиспускание. Что делать если моча выходит с трудом? Аденома простаты
Аденома простаты больших размеров. Лапароскопическое удаление
Почечная колика. Что делать если камень застрял в почке или мочеточнике
Камень почки. Перкутанное (чрескожное) удаление. Когда нужна операция?
Колотинский Александр Борисович
Мелкий камень в почке (песок в почке). Почему нельзя доверять УЗИ?
Запишитесь на консультацию online
Записаться на online консультацию